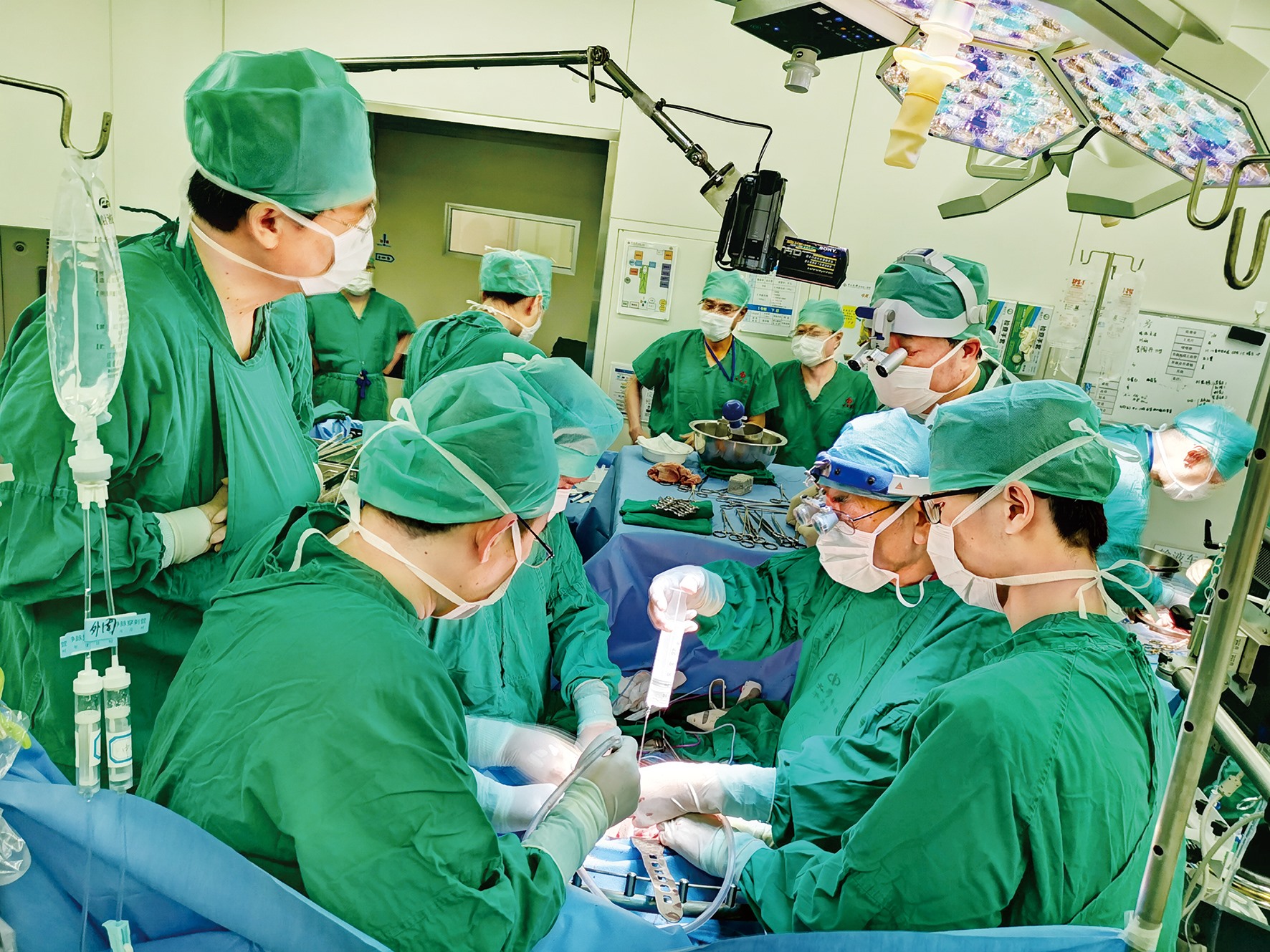
多学科专家“接力”完成高难度手术 中山一院 供图
广州讯 汕头一男子腹部胀痛4个月并伴双下肢浮肿,一查竟然发现肿瘤堵塞了肝静脉的回流。中山大学附属第一医院(简称“中山一院”)10个学科近20位顶尖专家通力协作,历经9个小时“接力”手术,为该名患者切除巨大血管肿瘤,成功挽救了患者的生命。
据悉,这是全球第二例、全国第一例通过体外循环、体外肝切除、自体肝移植、肾静脉切断重建、下腔静脉切除、人工血管移植治疗下腔静脉平滑肌肉瘤的病例。
男子腹痛4个月竟是腹中藏“不寻常肿物”
李先生今年52岁,因腹部胀痛4个月,双下肢浮肿半个月,前来中山一院就诊。一查竟然发现下腔静脉肿物“非同寻常”,直径达到15厘米之大。
接诊李先生的是中山一院血管外科学科带头人王深明教授。凭着丰富的临床经验,王深明判断他的病情严重且特殊,马上安排他进行CT检查。
CT检查结果出来后,王深明发现李先生肝静脉血管肿瘤堵塞了肝静脉的回流,无法采用过去的常规方案治疗。为此,他立即邀请中山一院肝胆外科学科带头人梁力建教授、肝胆外科汪谦教授协助诊治。两位专家会诊后决定立即收患者入院。
经多学科专家进行病例讨论后诊断患者腹腔内的是下腔静脉平滑肌肉瘤,范围从肾静脉入口至心房入口,肝静脉阻塞可能侵犯右肝静脉、右肾静脉。更糟糕的是,肿瘤可能已侵犯右肝静脉、右肾静脉。且由于肝静脉回流受阻,如再不切除肿瘤,患者的肝、肾功能将很快衰竭,最终危及生命。梁力建听取各科专家的意见后,突破常规地提出在体外循环下切除下腔静脉血管、体外肝切除和自体肝移植,必要时采取肾切除自体移植的手术方案。
据了解,切除下腔静脉肿瘤后进行自体肝移植和自体肾移植全球只在2015年报告过一例,国内虽有切除肿瘤同时进行自体肾移植的个别病例报道,但切除肿瘤同时进行自体肝移植的手术尚没有报道。这一治疗方案无疑是高难度的。
专家轮流上手术台奋战9小时
因为手术复杂,患者随时有术中出现生命危险的情况,为此需要发挥全院多学科协作的优势及多学科专家力量共同完成手术。
承担手术“重头戏”的肝移植、肾移植科团队,针对李先生体外肝切除和自体移植、肾脏保护等手术难点进行充分准备。体外循环科则根据自体肝移植和自体肾移植手术的方案,设计出一套新的体外循环管径线路。这场手术有10个科室的20位专家参战,每个科室都派出了骨干力量。
6月27日,李先生被送进手术室。麻醉科副主任冯霞主导麻醉。肝外科副主任李绍强教授首先对患者开腹并评估患者后续手术情况,随后,他和梁力建对肿瘤进行分离。在分离肿瘤的过程中,各学科专家在不同的时间点轮流上台进行手术,如徐颖琦教授、王长希教授、荣健教授共同处理下腔静脉插管建立体外循环、右肾静脉切断和左肾静脉分离阻断,随后在不开胸的情况下进行下腔静脉上方直到心房下方的分离。
为避免打开心房,在B超心房实时监测情况下,徐颖琦、王长希将肿瘤向下牵拉离开心房,并在心房的下方切断上方的下腔静脉,将门静脉插管通过体外循环转流,切断肝动脉、门静脉、胆总管,下方在左肾静脉平面切断下腔静脉,完整切除整条下腔静脉和肝脏,移出体外交给肝移植科专家做肝静脉的修整、肝脏尾状叶切除。
梁力建和血管外科王冕副教授对患者进行了下腔静脉-左肾静脉的静脉人工血管移植重建。王长希再上台与李绍强做右肾静脉和人工血管吻合重建。梁力建和王冕继续将心房下方下腔静脉与人工血管进行吻合,恢复了下腔静脉血液回流。
随后,肝移植科学科带头人、副院长何晓顺与副主任王东平在冷灌注条件下行肝脏尾状叶切除,经肝静脉切除整形以后,右肝静脉恢复通畅,避免了离体肝脏的肝切除。此外,他们再将肝右静脉和肝左、中静脉拼合成一个开口,将肝脏重新植入,先吻合肝静脉,然后分别吻合肝动脉、门静脉、胆管,此时,肝脏恢复了血流,颜色红润,自体肝移植成功了。
经历9个小时奋战,手术顺利完成,逐步撤除了患者体外循环设备。调整治疗后,患者术后第一天拔出气管插管,意识清醒,呼吸平顺,术后8天转回肝外科治疗,至今恢复良好,无严重并发症发生。术后复查CT人工血管通畅,肝静脉血流通畅,近期可出院。
(梁嘉韵)