�����ߣ�
���Ѫ֬�����������
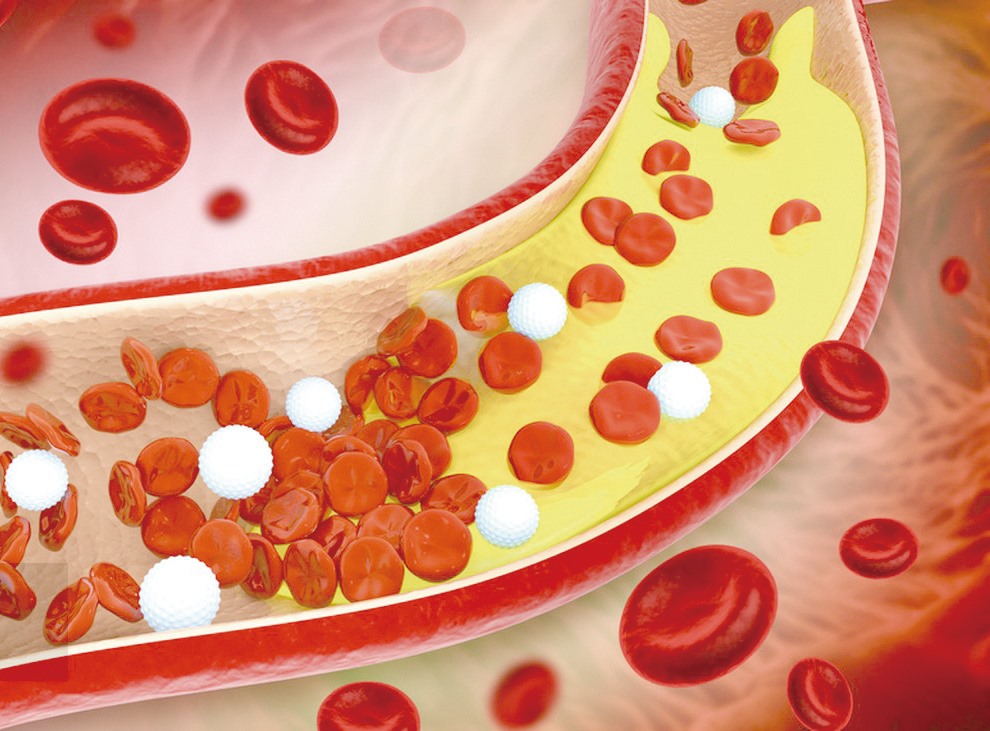
�����ߵ�Ѫ�ܳ��ڴ��ڸ��ǻ��������׳���֬���߿顣�о���ʾ��Լ70%��2�������ߴ���Ѫ֬�쳣����Ѫ֬ʧ�ػ����������Ĺ����з����Ѫ���¼��ķ��ա�
������Ѫ֬�쳣�Ķ��ر���
�����ߵ�Ѫ֬������ͨ��Ⱥ��������������“һ�ߡ�һ�͡�һ������������”�ĵ���������
����������TG�����������ߣ����ȵ��صֿ���ȱ������֬����֬ø���Խ��ͣ�ʹ�����ܶ�֬���ף�VLDL���ϳ����ӡ�������١�
���ܶ�֬�����̴���HDL-C����ƫ�ͣ������ڸ����������ߺ���HDL-C��֬�ʽ���������ء�
���ܶ�֬�����̴���LDL-C�����������������ߣ��������ױ����ӵ�һ�㣬����������������߲�����ζ�ŷ��ս��͡�
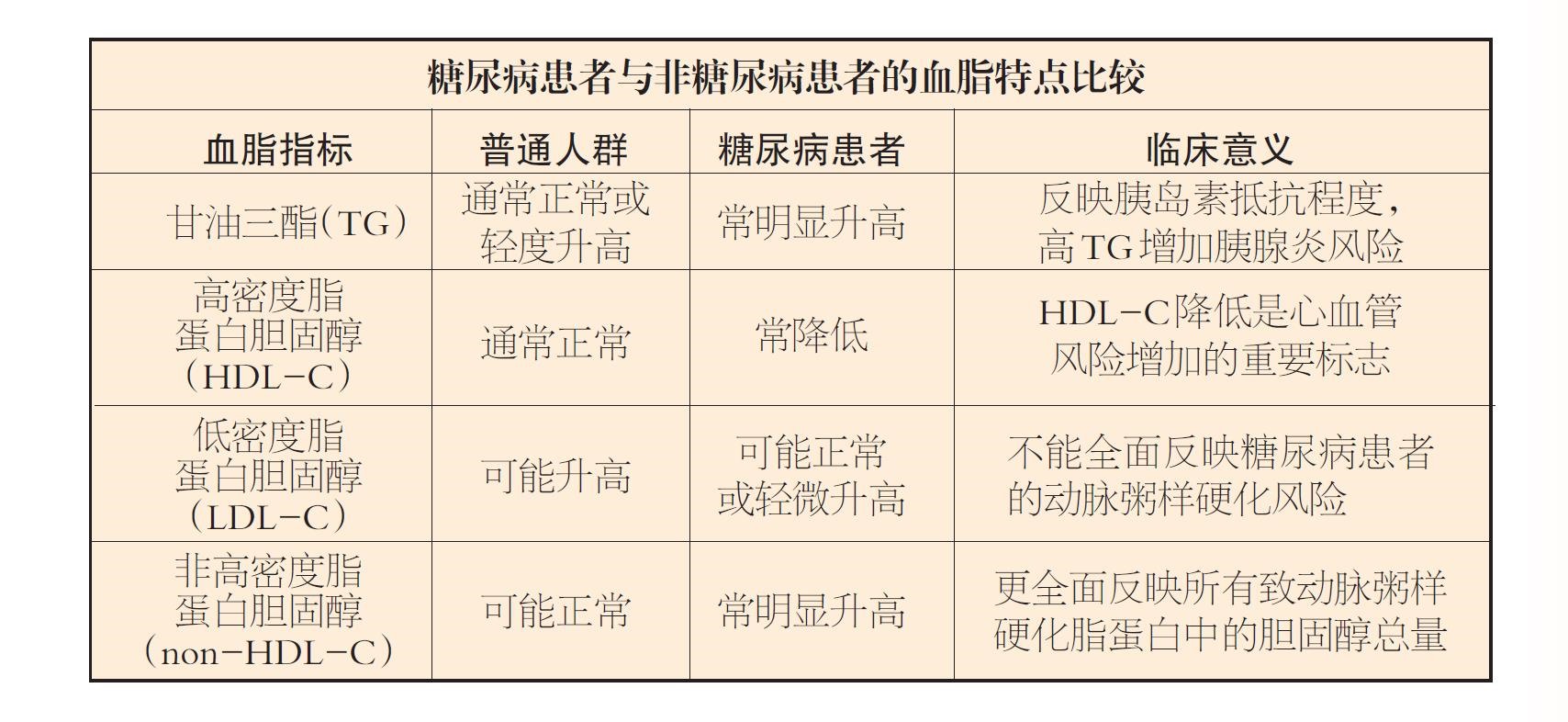
���ֶ��ر���ʹ�ý��������ܶ�֬�����̴���LDL-C���������ջ����ƫ����������ڸ�������������֬�����������࣬��Щ֬������֬����B��ApoB�����ɴ�Ѫ����Ĥ�ٽ���������Ӳ���߿��γɡ����Ǹ��ܶ�֬�����̴���non-HDL-C���ܷ�ӳ�����¶�������Ӳ��֬���ĵ��̴��������DZȵ��ܶ�֬�����̴���LDL-C����ȫ�������ָ�ꡣ
���й�Ѫ֬����ָ�ϣ������2024�꣩����ȷ�����ܶ�֬�����̴���LDL-C���ǵ�֬���Ƶ���Ҫ��Ԥ�е㣬�������߶��ԣ��Ǹ��ܶ�֬�����̴���non-HDL-C��ҲӦ��Ϊ��Ҫ�е㣬��Ŀ��ֵΪ��Ӧ���ܶ�֬�����̴���LDL-C��Ŀ��ֵ��0.8 mmol/L��
����Ѫָ֬�������Ŀ��
�����ߵ�Ѫ֬�������ص��ע���ܶ�֬�����̴���LDL-C���ͷǸ��ܶ�֬�����̴���non-HDL-C�������߾�Ϊ��Ԥ��Ҫ�е㡣
�Ǹ��ܶ�֬�����̴���non-HDL-C��
���壺ͨ�������ã����㹫ʽΪ���ܵ��̴���ȥ���ܶ�֬�����̴���HDL-C����
ʾ�����ܵ��̴�5.2 mmol/L��HDL-C 0.9 mmol/Lʱ��non-HDL-C=5.2-0.9=4.3 mmol/L��
���շֲ������Ŀ��
���ݡ��й�Ѫ֬����ָ�ϣ������2024�꣩���͡�������Ѫ֬�����й�ר�ҹ�ʶ��2024�棩������ϻ��߷��շֲ�ȷ��Ŀ��ֵ��
����Σ���ߣ��ϲ�ȷ�ﶯ������Ӳ������Ѫ�ܼ���������IJ��������С����ܶ��������������ܶ�֬�����̴���LDL-C��<1.4 mmol/L�ҽϻ��߽���>50%���Ǹ��ܶ�֬�����̴���non-HDL-C��<2.2 mmol/L��
����Σ���ߣ�δ�ϲ���������Ӳ������Ѫ�ܼ���������������һ�����≥40�ꣻ<40�굫2��������>10���1��������>20�ꣻ<40��ϲ�≥3��Σ�����أ�<40��ϲ��������������ܶ�֬�����̴���LDL-C��<1.8 mmol/L�ҽϻ��߽���>50%���Ǹ��ܶ�֬�����̴���non-HDL-C��<2.6 mmol/L��
��Σ���ߣ�<40�겻�߱����ϼ���Σ�����������ܶ�֬�����̴���LDL-C��<2.6 mmol/L���Ǹ��ܶ�֬�����̴���non-HDL-C��<3.4 mmol/L��
�����ߣ�������40�������ߣ����ڶ�������Ӳ������Ѫ�ܼ�����Σ��Ⱥ���ٴ�֤ʵ�䷢���ļ������ķ������ѻ����IJ����൱����“�����ǹ��IJ��ĵ�Σ֢”����ѭ֤ҽѧ֤����ʾ�����ܶ�֬�����̴���LDL-C��ÿ����1 mmol/L����������Ҫ��Ѫ���¼����տɽ���Լ21%���ҽ���Խ����ʱ��Խ���������½�Խ�����������ѷ�����������Ӳ������Ѫ�ܼ����Ļ��ߣ����ܶ�֬�����̴���LDL-C��<1.4 mmol/L�ɽ�һ�����������ա�
������������
����һ��“Ѫ֬�����Ͳ��ó�ҩ”
������������ʹѪ֬�����ʾ“����”��Ҳ������DZ�ڷ�����Ҫ������ҩԤ����Ѫ���¼���
��������“���ؾ��ܽ�Ѫ֬”
���������������������ͬ�������߸����������ؼ����ھ�����ʳ�����ǵ������ء�
��������“����Ʒ�������ҩ��”
���������͡������ȱ���Ʒ���������ã����������͡��Ƚ�֬ҩ�
������Ѫ֬�������ۺϲ���
��ʳ�������ص���“�Զ�֬��”����“�ٳ�֬��”���Ƽ�������͡���㣨����ω-3֬���ᣩ����������ⷴʽ֬��������ըʳƷ������������̼ˮ�����ÿ��1�������������������ܶ�֬�����̴���HDL-C��ˮƽ��
�˶����������������뿹���˶���ϡ����ѡ���ǿ��ߺ���Ӿ��ÿ���ۼ�150���ӣ��������洦�Ǽ�����ÿ����10%���ȵ��������Կ����11%��
ҩ�����ƣ���ѡ�е�ǿ����͡���簢�з���͡20 mg/�죩����Ч�����ѣ�������������PCSK9���Ƽ���ע�������ҩǰ����ι��ܣ����ּ�����ʹʱ�辯�輡�����ա�
��������
��ʼ��֬���ƺ��ڼ��������Ҫ����ʼ����4��6�ܺ��踴��Ѫ֬���ι��ܺͼ��ἤø������ÿ3��6���¸���1�Σ��ص��ע���ܶ�֬�����̴���LDL-C���ͷǸ��ܶ�֬�����̴���non-HDL-C��“˫���”�����м��ҩ�ﲻ����Ӧ������͡��ؼ������ι����쳣����



